近日,新華社等權威媒體集中報道了我國在干細胞治療糖尿病領域的重大科研進展。中國科學院分子細胞科學卓越創新中心程新研究組聯合海軍軍醫大學第二附屬醫院(上海長征醫院)殷浩教授團隊,在國際上首次分別利用自體與異體干細胞來源的“再生胰島”進行微創移植,成功實現了1型糖尿病患者的胰島功能重建與血糖自主調控。相關研究成果已發表于國際頂級醫學期刊《柳葉刀·糖尿病與內分泌學》,標志著我國在該領域已步入全球領先行列。

突破核心:從“控制血糖”到“重建功能”
傳統糖尿病治療依賴于外源性胰島素或藥物,旨在控制血糖指標,但無法逆轉胰島β細胞的功能損傷。本次突破的核心在于,科研團隊成功在體外“制造”出了具有完整功能的胰島組織,并將其移植回患者體內,使其能夠像天然胰島一樣,自主感知血糖變化并分泌胰島素,從而實現生理性的血糖調控。這標志著糖尿病治療理念正從“終身對癥控制”向“功能性修復”發生根本性轉變。
真實案例:三名患者,三條希望之路
研究披露的三例臨床案例,為這項技術提供了生動注腳:
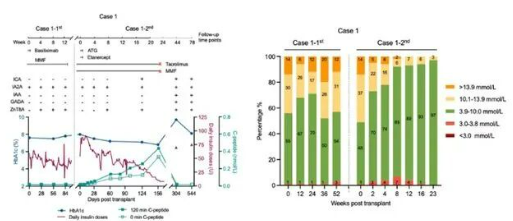
案例A(自體移植): 一名患病長達18年的30歲女性患者,在接受兩次自體再生胰島移植后,其血糖達標時間大幅提升,胰島素用量顯著下降,自身胰島分泌功能(C肽)恢復至可測水平。
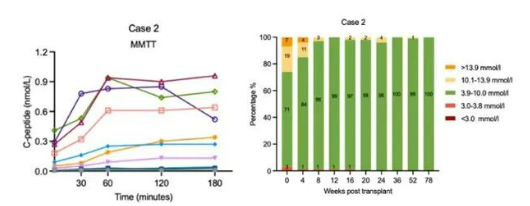
案例B(異體移植):一名于2019年急性起病的45歲男性患者,在移植后第36周,成功完全脫離外源胰島素依賴,血糖長期維持平穩,嚴重低血糖事件完全消失。
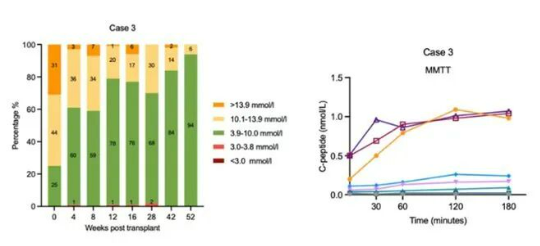
案例C(青少年異體移植): 一名2019年確診、曾檢出GADA自身抗體陽性的15歲女孩,移植后血糖波動大幅收窄,胰島素日用量減少約七成,嚴重低血糖消失,生活質量獲得顯著改善。
這些案例共同證實,無論是利用患者自身細胞還是健康供體細胞,再生胰島移植均能幫助不同病程特點的患者重建血糖自主調控能力,有效改善病情。
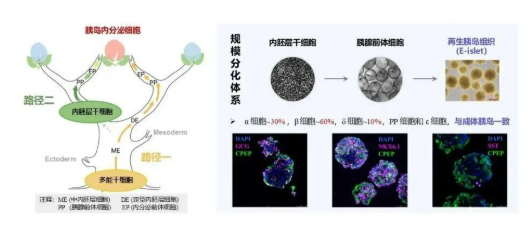
技術基石:“內胚層干細胞”體系引領安全高效新路徑
此次突破得益于一項名為“基于內胚層干細胞的技術體系”的原創技術。與傳統方法從分化潛力廣但路徑復雜的“多能干細胞”(類似“樹根”)起步不同,新體系直接從發育方向已確定的“內胚層干細胞”(類似“樹干”)開始定向誘導。這一轉變帶來了三大優勢:
方向精準:細胞只能向胰腺、肝臟等內胚層器官分化,避免了“長錯”風險。
流程極簡:分化步驟從十步精簡至兩步,生產周期從數周縮短至兩周左右,效率大幅提升。
安全性高:此類細胞在體內不會異常增殖,從源頭上極大降低了潛在的成瘤風險。
基于該技術開發的“異體人再生胰島注射液”已成為全球首款同時在中國和美國獲批進入新藥臨床試驗的再生胰島產品,目前相關臨床試驗正在有序推進中。
產業展望:細胞治療駛入慢性病廣闊藍海
本次科研突破是我國細胞醫療產業蓬勃發展的一個縮影。數據顯示,我國細胞醫療相關企業存量已達近十五萬家,相關專利累計超過三萬項,產業創新活力持續迸發。隨著在糖尿病等重大慢性病領域不斷取得實質性進展,干細胞治療正從腫瘤領域向更廣闊的慢病管理市場拓展,技術創新與臨床轉化雙輪驅動的格局正在形成。
未來,隨著技術的不斷迭代和監管政策的持續完善,以干細胞為代表的再生醫學有望在慢性病治療領域扮演越來越重要的角色,推動醫療模式從“對抗疾病”向“修復健康”的深刻變革。
免責聲明:文章僅用于科普交流,無任何商業目的不作任何商業用途,亦不表示任何醫療聲明或建議。我們尊重原創,也注重分享。圖文來源網絡,版權歸原作者所有,如涉及作品內容、版權或其它問題,請聯系我們刪除!


 閩公網安備 35020602002648 號
閩公網安備 35020602002648 號 QQ 客服
QQ 客服
